Содержание
МЦ — МОК
В МЦ «Эввива» принят комплексный подход к оздоровлению человека. Важный этап оздоровления, избавления от заболеваний – очищение кишечника.
Микрофлора кишечника играет важную роль в функционировании всех систем организма, защите от проникновения микробов, сохранении иммунитета, пополнении полезных микроэлементов. Скопление шлаков в кишечнике может привести к патологическим процессам, а выделяемые токсины могут проникать в кровь и отравлять весь организм.
Детоксикация организма посредством мониторной очистки кишечника (МОК) — полезная и целесообразная процедура, профилактическая и предваряющая лечение, которую вы можете пройти в МЦ «Эввива». МОК оздоравливает не только кишечник, но и весь организм.
МОК обеспечивает великолепные лечебные эффекты:
очищение кишечника, крови, печени, легких, кожи
выведение из организма токсичных соединений, холестерина
нормализацию уровня сахара в крови
уменьшение застойных явлений в малом тазу
улучшение оттока крови при варикозной болезни
восстановление кровоснабжения в органах и тканях
МОК для красоты тела:
снижение массы тела до 3 кг
уменьшение объема талии, уплощение живота
улучшение кожных покровов (исчезают дерматиты, угревая сыпь, аллергические проявления)
Показания к проведению МОК:
заболевания желудочно-кишечного тракта (колиты, запоры, язвенная болезнь, дискенезия желчевыводящих путей, застой желчи)
аутоиммунные заболевания
склонность к аллергии
заболевания сердечно- сосудистой системы
заболевания органов малого таза (циститы, хронические аднекситы, простатиты)
интоксикация (лекарственная, промышленная, алкогольная)
кожные заболевания (экзема, угревая сыпь, нейродермиты)
избыточная масса тела (в качестве вспомогательного средства)
глистные инвазии
подготовка к медицинскому обследованию
Процедура безопасная и безболезненная. МОК проводится в специально оборудованном кабинете после консультации врача-гастроэнтеролога или семейного врача. В МЦ «Эввива» сеансы МОК проходят в атмосфере чистоты, стерильности и комфорта.
МОК проводится в специально оборудованном кабинете после консультации врача-гастроэнтеролога или семейного врача. В МЦ «Эввива» сеансы МОК проходят в атмосфере чистоты, стерильности и комфорта.
Орошение проводит специалист, используя стерильные ректальные наконечники. За одну процедуру через кишечник пропускают около 20 л воды (при температуре 36 градусов С). Первый раз – чистую воду, второй — со специальными добавками (выжатым соком лимонов), третий (в случае отсутствия противопоказаний) – с настоями целебных трав. После процедуры можно возвращаться к своим повседневным делам.
Противопоказания к проведению МОК:
беременность
онкологические заболевания, патология прямой кишки
геморроидальные воспаления, трещины
инфаркт миокарда
психические заболевания
Мониторное очищение кишечника в МЦ «Эввива» – это импульс для резервных возможностей организма, после которого происходит восстановление на всех уровнях: физическом, психическом, духовном. Появляется ощущение внутренней чистоты, легкости, бодрости, позитивного мироощущения.
Появляется ощущение внутренней чистоты, легкости, бодрости, позитивного мироощущения.
МОК улучшит состояние вашего здоровья!
Гидроколонотерапия, очищение кишечника на аппарате Colon-HydroMat в А-Клинике
Проверено экспертом
Кузнецова Екатерина Олеговна
Врач-дерматовенеролог, косметолог, диетолог
Дата публикации: 23 декабря 2014г.
Дата проверки: 21 апреля 2022г.
Содержание
- Как проводится процедура
- Результаты после гидроколонотерапии
- Ответы на популярные вопросы
ГИДРОКОЛОНОТЕРАПИЯ: избавление от лишних килограммов и депрессий!
Здоровый кишечник – основа здоровой жизни. Однако современное питание насыщено рафинированными и консервированными продуктами со сниженным количеством клетчатки, которая является природным средством для очищения организма и нормализации обменных процессов. Эти факторы приводят к задержке фекалий в кишечнике (от 5 до 25 кг), нарушению его нормальной микрофлоры, зашлаковке организма.
Эти факторы приводят к задержке фекалий в кишечнике (от 5 до 25 кг), нарушению его нормальной микрофлоры, зашлаковке организма.
Шлаковые отложения, наросты, камни в кишечнике служат средой для болезнетворных бактерий, паразитов и представляют собой источник постоянного отравления организма.
При скоплении не переваренных остатков в кишечнике образуются токсины. Кроме местного отравления кишечной стенки, токсины, всасываясь, разносятся по кровеносной системе и вызывают поражение печени, легких, почек. Помимо этого, люди, которые постоянно носят в себе «тяжести», подвержены хроническим депрессиям.
Чтобы очистить организм от не переваренных остатков пищи и нормализовать работу кишечника, нужно проводить регулярное промывание.
Кузнецова Екатерина Олеговна
Врач-дерматовенеролог, косметолог, диетолог
Гидроколонотерапия – это современная процедура, преимущество которой в том, что происходит очищение не только просвета, но и стенок кишечника.
Одно орошение на аппарате для Гидроколонотерапии по эффективности эквивалентно 20 клизмам. Процедура абсолютно безболезненна и безопасна.
Как проводится процедура
В «А Клинике» Гидроколонотерапия проводится на новейшем швейцарском аппарате Colon-HydroMat.
Этот аппарат наиболее высокотехнологичный среди всех современных аппаратов для Гидроколонотерапии. Он представляет собой последнее достижение в этой области одного из самых авторитетных мировых производителей – компании Hab-Herrmann.
В качестве промывных вод в «А-Клинике» используется специальный раствор, включающий исключительно натуральные компоненты — настои лекарственных трав и карловарскую соль.
Общее количество промывного раствора составляет 8-40 литров. Температура промывных вод может колебаться от 30 до 38 градусов по Цельсию. Обычно это зависит от состояния мышечной стенки толстой кишки и сопутствующих воспалительных заболеваний органов малого таза.
Обычно температура промывных вод подбирается во время первой процедуры и ее значениями врач пользуется в течение всего курса.
Кишечные промывания могут сочетаться с тепловыми процедурами, а также возможна постановка лечебных клизм с лекарствами, отварами трав.
Результаты после гидроколонотерапии
После проведения Гидроколонотерапии:
- улучшается самочувствие, повышается работоспособность;
- нормализуется сон;
- уходят лишние килограммы;
- происходит очищение кишечника и всего организма от болезнетворных бактерий, паразитов, токсинов;
- улучшается микрофлора кишечника;
- происходит профилактика дисбактериоза ;
- организм омолаживается;
- улучшается состояние, внешний вид кожи;
- приходят в норму пищеварение, обмен веществ.

Ответы на популярные вопросы
Вопрос: Очищать организм нужно один раз или курсом из нескольких процедур?
Ответ: Курс очищения, как правило, состоит из 5-8 процедур. После курса проводится заселение флоры кишечника живыми бактериями.
Вопрос: Как правильно готовиться к процедуре, в какое время ее лучше проводить – утром, днем, вечером?
Ответ: Время суток для проведения Гидроколонотерапии не имеет существенного значения. За 1 -1,5 часа до нее необходим легкий завтрак или обед. Непосредственно перед процедурой требуется опорожнение мочевого пузыря. Врач объясняет пациенту об ощущениях и поведении во время процедуры (необходимо максимальное расслабление живота, ног, глубокое плавное и нечастое дыхание).
Вопрос: Сколько по времени занимает одна процедура?
Ответ: В пределах 40-60 минут. 1,5-2 часа после процедуры следует воздержаться от еды.
Вопрос: Полностью ли безопасно промывание?
Ответ: При применении современных аппаратов для промывания эта процедура даже более безопасна, чем обычная клизма.
Вопрос: До какого уровня промывается кишечник?
Ответ: Промывается весь толстый кишечник, чего нельзя достичь при применении клизм. Тонкий кишечник не вовлекается в этот процесс. Он очищается с помощью лекарственных слабительных препаратов.
Вопрос: При каких заболеваниях не следует делать Гидроколонотерапию?
Ответ: Если у пациента диагностируется геморрой, язвенный колит, болезнь Крона, то промывание противопоказано. В остальных случаях промывание безопасно.
Вопрос: Будет ли ощущение дискомфорта или слабости после промывания кишечника?
Ответ: На первых процедурах в связи с выводом большого количества шлаков из кишечника возможно ощущение небольшой слабости.
Вопрос: Сколько килограммов можно сбросить после курса Гидроколонотерапии?
Ответ: Как показывает опыт, потеря веса за время курса составляет от 2 до 5 килограммов. Гидроколонотерапия способствует улучшению обмена веществ, что, в свою очередь, способствует снижению веса. Кроме того пациенты, прошедшие курс Гидроколонотерапии, начинают правильно питаться. Ведь им не хочется снова попрощаться с ощущением легкости и прилива сил!
Кроме того пациенты, прошедшие курс Гидроколонотерапии, начинают правильно питаться. Ведь им не хочется снова попрощаться с ощущением легкости и прилива сил!
Анестезиологическое обеспечение острой обструкции дыхательных путей
1. Gray AJ, Hoile RW, Ingram GS, Sherry KM. Отчет о национальном конфиденциальном расследовании периоперационных смертей 1996/1997 гг. Лондон: NCEPOD; 1998. [Google Scholar]
2. Мейсон Р.А., Филдер С.П. Обструкция дыхательных путей в хирургии головы и шеи. Анестезия. 1999; 54: 625–8. [PubMed] [Google Scholar]
3. Королевский колледж анестезиологов. 4 th Национальный аудиторский проект: Основные осложнения управления дыхательными путями в Великобритании. Лондон: Королевский колледж анестезиологов; 2011. [Google Академия]
4. Apfelbaum JL, Hagberg CA, Caplan RA, et al. Целевая группа Американского общества анестезиологов по управлению трудными дыхательными путями. Практические рекомендации по лечению затрудненных дыхательных путей: обновленный отчет Целевой группы Американского общества анестезиологов по управлению трудными дыхательными путями. Анестезиология. 2013; 118: 251–70. [PubMed] [Google Scholar]
Анестезиология. 2013; 118: 251–70. [PubMed] [Google Scholar]
5. Хендерсон Дж. Дж., Попат М.Т., Латто И.П., Пирс А.С. Общество трудных дыхательных путей. Руководство Общества трудных дыхательных путей по ведению непредвиденной сложной интубации. Анестезия. 2004; 59: 675–94. [PubMed] [Google Scholar]
6. Колдер И., Йентис С.М. Может ли «безопасная практика» ставить под угрозу безопасную практику? Должны ли анестезиологи демонстрировать, что вентиляция через лицевую маску возможна, прежде чем давать миорелаксант? Анестезия. 2008;63:113–5. [PubMed] [Google Scholar]
7. Nouraei SA, Giussani DA, Howard DJ, et al. Физиологическое сравнение спонтанной вентиляции и вентиляции с положительным давлением при ларинготрахеальном стенозе. Бр Джей Анаст. 2008; 101:419–23. [PubMed] [Академия Google]
8. Mendonca C. Sugammadex для спасения сценария «невозможности вентиляции» при ожидаемой сложной интубации: это ответ? Анестезия. 2013;68:795–9. [PubMed] [Google Scholar]
9. Куриен М., Мэтью Дж., Джоб А., Захария Н. Стенокардия Людвига. Clin Otolaryngol Allied Sci. 1997; 22: 263–5. [PubMed] [Google Scholar]
Куриен М., Мэтью Дж., Джоб А., Захария Н. Стенокардия Людвига. Clin Otolaryngol Allied Sci. 1997; 22: 263–5. [PubMed] [Google Scholar]
10. Брук И. Микробиология и лечение перитонзиллярных, заглоточных и парафарингеальных абсцессов. J Oral Maxillofac Surg. 2004; 62: 1545–50. [PubMed] [Академия Google]
11. Hébert PC, Ducic Y, Boisvert D, Lamothe A. Эпиглоттит у взрослых в канадских условиях. Ларингоскоп. 1998; 108 (1 часть 1): 64–9. [PubMed] [Google Scholar]
12. Вонг П., Лью Г. Х., Котандан Х. Анестезия при хирургии зоба: обзор. Труды Сингапурского здравоохранения. 2015;24:165–70. [Google Scholar]
13. Ovassapian A, Glassenberg R, Randel GI, et al. Неожиданная гиперплазия дыхательных путей и язычной миндалины: серия случаев и обзор литературы. Анестезиология. 2002;97:124–32. [PubMed] [Google Scholar]
14. Эрнст А., Феллер-Копман Д., Беккер Х.Д., Мехта А.С. Обструкция центральных дыхательных путей. Am J Respir Crit Care Med. 2004; 169:1278–97. [PubMed] [Google Scholar]
15. Erdös G, Tzanova I. Периоперационная анестезия новообразований средостения у взрослых. Евр Дж Анаэстезиол. 2009; 26: 627–32. [PubMed] [Google Scholar]
Erdös G, Tzanova I. Периоперационная анестезия новообразований средостения у взрослых. Евр Дж Анаэстезиол. 2009; 26: 627–32. [PubMed] [Google Scholar]
16. Altman KW, Waltonen JD, Kern RC. Срочное хирургическое вмешательство на дыхательных путях: 3-летний опыт окружной больницы. Ларингоскоп. 2005; 115:2101–4. [PubMed] [Академия Google]
17. Олссон Г.Л., Халлен Б. Ларингоспазм во время анестезии. Компьютерное исследование заболеваемости у 136 929 пациентов. Acta Anaesthesiol Scand. 1984; 28: 567–75. [PubMed] [Google Scholar]
18. Эль-Орбани М., Вёлк Х.Дж. Трудная вентиляция через маску. Анест Анальг. 2009; 109: 1870–80. [PubMed] [Google Scholar]
19. Mallampati SR, Gatt SP, Gugino LD, et al. Клинический признак для прогнозирования трудной интубации трахеи: проспективное исследование. Can Anaesth Soc J. 1985; 32: 429–34. [PubMed] [Академия Google]
20. Shiga T, Wajima Z, Inoue T, Sakamoto A. Предсказание трудной интубации у здоровых пациентов: метаанализ эффективности скрининговых тестов у постели больного. Анестезиология. 2005; 103: 429–37. [PubMed] [Google Scholar]
Анестезиология. 2005; 103: 429–37. [PubMed] [Google Scholar]
21. Kheterpal S, Healy D, Aziz MF, et al. Многоцентровая группа периоперационных результатов (MPOG) Комитет периоперационных клинических исследований. Частота, предикторы и исход сложной масочной вентиляции в сочетании с трудной ларингоскопией: отчет группы многоцентровых периоперационных исходов. Анестезиология. 2013;119: 1360–9. [PubMed] [Google Scholar]
22. Джонс Д.Х., Коул С.Д. Непредвиденное затруднение проходимости дыхательных путей вследствие гиперплазии язычных миндалин. Анест Анальг. 1993; 77: 1285–8. [PubMed] [Google Scholar]
23. Shaw IC, Welchew EA, Harrison BJ, Michael S. Полная обструкция дыхательных путей во время фиброоптической интубации в сознании. Анестезия. 1997; 52: 582–5. [PubMed] [Google Scholar]
24. McGuire G, el-Beheiry H. Полная обструкция верхних дыхательных путей во время фиброоптической интубации в сознании у пациентов с нестабильными переломами шейного отдела позвоночника. Джан Джей Анаст. 1999;46:176–178. [PubMed] [Google Scholar]
Джан Джей Анаст. 1999;46:176–178. [PubMed] [Google Scholar]
25. Ho AM, Chung DC, Karmakar MK, et al. Динамическое ограничение воздушного потока после местной анестезии верхних дыхательных путей. Интенсивная терапия Анест. 2006; 34: 211–5. [PubMed] [Google Scholar]
26. Боннер С., Тейлор М. Обструкция дыхательных путей в хирургии головы и шеи. Анестезия. 2000;55:290–1. [PubMed] [Google Scholar]
27. Gilfillan N, Ball CM, Myles PS, et al. Когортное и базовое исследование управления дыхательными путями у пациентов, перенесших тиреоидэктомию по поводу ретростернального зоба. Интенсивная терапия Анест. 2014;42:700–8. [PubMed] [Академия Google]
28. Huitink JM, Zijp L. Лучевой фиброз гортани: случай неудачной интубации гибким волокном в сознании. Представитель по делу Anesthesiol. 2011;2011:878910. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Демпси Г.А., Снелл Дж.А., Коатап Р., Джонс Т.М. Анестезия при массивной ретростернальной тиреоидэктомии в третичном специализированном центре. Бр Джей Анаст. 2013;111:594–9. [PubMed] [Google Scholar]
Бр Джей Анаст. 2013;111:594–9. [PubMed] [Google Scholar]
30. Cook TM, Morgan PJ, Hersch PE. Равное и противоположное экспертное мнение. Обструкция дыхательных путей, вызванная опухолью щитовидной железы за грудиной: тактика ведения и предполагаемое международное экспертное мнение. Анестезия. 2011;66:828–36. [PubMed] [Академия Google]
31. Пембертон Х.С. Признак скрытого зоба. Ланцет. 1946; 248:509. [Google Scholar]
32. Воягис Г.С., Кириакос К.П. Влияние зоба на эндотрахеальную интубацию. Анест Анальг. 1997; 84: 611–2. [PubMed] [Google Scholar]
33. Абрахам Д., Сингх Н., Ланг Б., Чан В.Ф., Ло CY. Доброкачественный узловой зоб, проявляющийся острой обструкцией дыхательных путей. ANZ J Surg. 2007; 77: 364–7. [PubMed] [Google Scholar]
34. Эль-Даулатли А.А., Такрури М.С., Эльбакри А. и соавт. Периоперационное лечение огромного зоба с нарушением проходимости дыхательных путей. Интернет J Анестезиол. 2002:7. [Академия Google]
35. Хан Р., Тремпер К. К., Хетерпал С., О’Рейли М. Шкала оценки масочной вентиляции. Анестезиология. 2004; 101:267. [PubMed] [Google Scholar]
К., Хетерпал С., О’Рейли М. Шкала оценки масочной вентиляции. Анестезиология. 2004; 101:267. [PubMed] [Google Scholar]
36. Kheterpal S, Han R, Tremper KK, et al. Частота и предикторы трудной и невозможной масочной вентиляции. Анестезиология. 2006; 105:885–91. [PubMed] [Google Scholar]
37. Cormack RS, Lehane J. Трудная интубация трахеи в акушерстве. Анестезия. 1984; 39: 1105–11. [PubMed] [Google Scholar]
38. Роуз Д.К., Коэн М.М. Частота возникновения проблем с дыхательными путями зависит от используемого определения. Джан Джей Анаст. 1996;43:30–4. [PubMed] [Google Scholar]
39. Hillman DR, Platt PR, Eastwood PR. Верхние дыхательные пути во время анестезии. Бр Джей Анаст. 2003; 91:31–9. [PubMed] [Google Scholar]
40. Hedenstierna G. Альвеолярный коллапс и закрытие дыхательных путей: регулярные эффекты анестезии. Clin Physiol Funct Imaging. 2003; 23:123–129. [PubMed] [Google Scholar]
41. Tokics L, Hedenstierna G, Strandberg A, Brismar B, Lundquist H.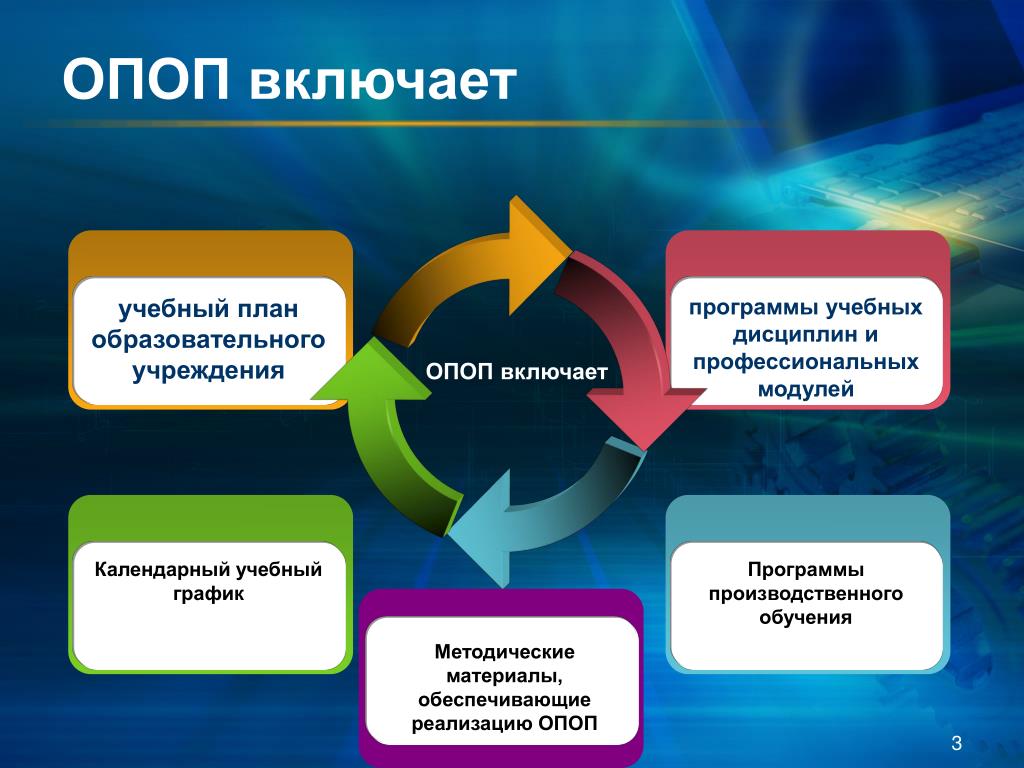 Коллапс легкого и газообмен во время общей анестезии: эффекты спонтанного дыхания, мышечного паралича и положительного давления в конце выдоха. Анестезиология. 1987;66:157–67. [PubMed] [Google Scholar]
Коллапс легкого и газообмен во время общей анестезии: эффекты спонтанного дыхания, мышечного паралича и положительного давления в конце выдоха. Анестезиология. 1987;66:157–67. [PubMed] [Google Scholar]
42. Rothen HU, Sporre B, Engberg G, Wegenius G, Hedenstierna G. Закрытие дыхательных путей, ателектаз и газообмен во время общей анестезии. Бр Джей Анаст. 1998; 81: 681–6. [PubMed] [Google Scholar]
43. Барака А.С., Таха С.К., Ауад М.Т., Эль-Хатиб М.Ф., Кавкабани Н.И. Преоксигенация: сравнение техник максимального дыхания и дыхания с дыхательным объемом. Анестезиология. 1999; 91: 612–6. [PubMed] [Google Scholar]
44. Patel A, Nouraei SA. Трансназальная вентиляция с быстрым вдохом и увлажнением (THRIVE): физиологический метод увеличения времени апноэ у пациентов с трудными дыхательными путями. Анестезия. 2015; 70: 323–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Cook TM. Новая практическая классификация вида гортани. Анестезия. 2000; 55: 274–9. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
46. Arné J, Descoins P, Fusciardi J, et al. Предоперационная оценка сложной интубации в общей и ЛОР-хирургии: прогностическое значение клинического многомерного индекса риска. Бр Джей Анаст. 1998; 80: 140–6. [PubMed] [Google Scholar]
47. Canning BJ. Рефлекторная регуляция тонуса гладкой мускулатуры дыхательных путей. J Appl Physiol. 2006;101:971–85. [PubMed] [Google Scholar]
48. Nagaro T, Yorozuya T, Sotani M, et al. Опрос пациентов, которым не удалось вентилировать легкие и интубировать трахею, в университетских больницах Японии. Джей Анест. 2003; 17: 232–40. [PubMed] [Google Scholar]
49. Вуд А., Хороманский Д., Орлевич М. Интубация пациентов с ангионевротическим отеком: ретроспективное исследование различных методов за трехлетний период. Int J Crit Illn Inj Sci. 2013;3:108–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
50. Макгуайр Б.Э. Использование видеоларингоскопа McGrath у бодрствующих пациентов. Анестезия. 2009;64:912–4. [PubMed] [Google Scholar]
2009;64:912–4. [PubMed] [Google Scholar]
51. Рамасвами А.Х., Курди М.С., Шейх С.И., Дева Р.С., Раза С.У. Ригидная бронхоскопия в сознании при стенозе трахеи после интубации. Интенсивная терапия боли Anaesth. 2014;18:299–301. [Google Scholar]
52. Slinger P, Karsli C. Ведение пациента с большой массой переднего средостения: повторяющиеся мифы. Карр Опин Анаст. 2007; 20:1–3. [PubMed] [Академия Google]
53. Kimura T, Watanabe S, Asakura N, et al. Определение концентрации севофлурана в конце выдоха для интубации трахеи и минимальной концентрации альвеолярного анестетика у взрослых. Анест Анальг. 1994; 79: 378–81. [PubMed] [Google Scholar]
54. Scheller MS, Saidman LJ, Partridge BL. МАК севофлурана у человека и новозеландского белого кролика. Джан Джей Анаст. 1988; 35: 153–156. [PubMed] [Google Scholar]
55. Katoh T, Ikeda K. Минимальная альвеолярная концентрация (MAC) севофлурана у человека. Анестезиология. 1987;66:301–3. [PubMed] [Google Scholar]
56. Muzi M, Robinson BJ, Ebert TJ, O’Brien TJ. Индукция анестезии и интубация трахеи севофлураном у взрослых. Анестезиология. 1996; 85: 536–43. [PubMed] [Google Scholar]
Muzi M, Robinson BJ, Ebert TJ, O’Brien TJ. Индукция анестезии и интубация трахеи севофлураном у взрослых. Анестезиология. 1996; 85: 536–43. [PubMed] [Google Scholar]
57. Lowry DW, Carroll MT, Mirakhur RK, et al. Сравнение севофлюрана и пропофола с рокуронием для модифицированной быстрой последовательной индукции анестезии. Анестезия. 1999; 54: 247–52. [PubMed] [Google Scholar]
58. Уотсон К.Р., Шах М.В. Клиническое сравнение анестезии «одним агентом» севофлураном и контролируемой инфузией пропофола. Бр Джей Анаст. 2000; 85: 541–6. [PubMed] [Академия Google]
59. Дэшфилд А.К., Бирт Д.Дж., Терлоу Дж., Кестин И.Г., Лэнгтон Дж.А. Характеристики восстановления с использованием однократного вдоха 8% севофлюрана или пропофола для индукции анестезии у пациентов с артроскопией в дневном стационаре. Анестезия. 1998; 53:1062–6. [PubMed] [Google Scholar]
60. Benumof JL, Dagg R, Benumof R. После внутривенного введения 1 мг/кг сукцинилхолина перед возвращением к непарализованному состоянию произойдет критическая десатурация гемоглобина. Анестезиология. 1997; 87: 979–82. [PubMed] [Академия Google]
Анестезиология. 1997; 87: 979–82. [PubMed] [Академия Google]
61. Talbot NP, Farmery AD, Dorrington KL. Концентрации севофлурана и галотана в конце выдоха во время имитации окклюзии дыхательных путей у здоровых людей. Анестезиология. 2009; 111: 287–92. [PubMed] [Google Scholar]
62. Girgis Y, Frerk CM, Pigott D. Перераспределение галотана и севофлурана в моделируемых условиях острой обструкции дыхательных путей. Анестезия. 2001; 56: 613–5. [PubMed] [Google Scholar]
63. Baillard C, Adnet F, Borron SW, et al. Интубация трахеи в рутинной практике с мышечной релаксацией и без нее: обсервационное исследование. Евр Дж Анаэстезиол. 2005; 22: 672–7. [PubMed] [Академия Google]
64. Lieutaud T, Billard V, Khalaf H, Debaene B. Мышечная релаксация и увеличение дозы пропофола улучшают условия интубации. Джан Джей Анаст. 2003; 50: 121–6. [PubMed] [Google Scholar]
65. Mencke T, Echternach M, Kleinschmidt S, et al. Заболеваемость гортани и качество интубации трахеи: рандомизированное контролируемое исследование. Анестезиология. 2003; 98: 1049–56. [PubMed] [Google Scholar]
Анестезиология. 2003; 98: 1049–56. [PubMed] [Google Scholar]
66. Warters RD, Szabo TA, Spinale FG, DeSantis SM, Reves JG. Влияние нервно-мышечной блокады на масочную вентиляцию. Анестезия. 2011;66:163–7. [PubMed] [Академия Google]
67. Купер Р., Мирахур Р.К., Кларк Р.С., Боулз З. Сравнение условий интубации после введения Org 9246 (рокуроний) и суксаметония. Бр Джей Анаст. 1992; 69: 269–73. [PubMed] [Google Scholar]
68. Dubois PE, Mulier JP. Обзор интереса к сугаммадексу для лечения глубокой нервно-мышечной блокады в Бельгии. Акта Анестезиол Белг. 2013;64:49–60. [PubMed] [Google Scholar]
69. Sørensen MK, Bretlau C, Gätke MR, Sørensen AM, Rasmussen LS. Быстрая последовательная индукция и интубация рокуронием-сугаммадексом по сравнению с сукцинилхолином: рандомизированное исследование. Бр Джей Анаст. 2012; 108: 682–9. [PubMed] [Google Scholar]
70. Кертис Р., Ломакс С., Патель Б. Использование сугаммадекса в ситуации «невозможно ни интубировать, ни вентилировать». Бр Джей Анаст. 2012;108:612–4. [PubMed] [Google Scholar]
Бр Джей Анаст. 2012;108:612–4. [PubMed] [Google Scholar]
71. Патон Л., Гупта С., Блако Д. Успешное использование сугаммадекса в ситуации, когда вентиляция невозможна. Анестезия. 2013;68:861–4. [PubMed] [Google Scholar]
72. Watson SJ, Jefferson P, Ball DR. Сугаммадекс и сценарий невозможности интубации/вентиляции у пациентов с прогнозируемым затруднением проходимости дыхательных путей (1). Письмо 3. Бр Дж. Анаст. 2012;109: 460–1. ответ автора 461-2. [PubMed] [Google Scholar]
73. Telgarsky B, Stacey M. Sugammadex и сценарий невозможности интубации/вентиляции у пациентов с прогнозируемым затруднением проходимости дыхательных путей (1). Письмо 2. Бр Дж. Анаст. 2012; 109: 459–60. ответ автора 461-2. [PubMed] [Google Scholar]
74. Эзри Т., Эврон С. Сугаммадекс и сценарий невозможности интубации/вентиляции у пациентов с прогнозируемым затруднением проходимости дыхательных путей (1). Письмо 1. Бр Дж. Анаст. 2012;109:459. ответ автора 461-2. [PubMed] [Академия Google]
75. Тернбулл Дж., Суарис П. Сугаммадекс при предполагаемых трудных дыхательных путях (1.) Анестезия. 2013;68:1189–90. [PubMed] [Google Scholar]
Тернбулл Дж., Суарис П. Сугаммадекс при предполагаемых трудных дыхательных путях (1.) Анестезия. 2013;68:1189–90. [PubMed] [Google Scholar]
76. Elliott SK, Ball DR. Сугаммадекс при ожидаемом затруднении проходимости дыхательных путей (2.) Анестезия. 2013;68:1190. [PubMed] [Google Scholar]
77. Далтон А.Дж., Макгуайр Б., Родни Г. Сугаммадекс при ожидаемых затруднениях дыхания (4.) Анестезия. 2013;68:1191–2. [PubMed] [Google Scholar]
78. Копп М.В. Сугаммадекс при предполагаемых затруднениях дыхания (5.) Анестезия. 2013;68:1192. [PubMed] [Google Scholar]
79. Benham SW. Сугаммадекс при предполагаемых затруднениях дыхания (3.) Анестезия. 2013;68:1190–1. [PubMed] [Google Scholar]
80. Bisschops MM, Holleman C, Huitink JM. Может ли сугаммадекс спасти пациента в смоделированной ситуации «невозможно ни интубировать, ни вентилировать»? Анестезия. 2010;65:936–41. [PubMed] [Google Scholar]
81. Рейд А.В., Уормингтон А.Д., Уилкинсон Л.М. Ведение беременной с обструкцией дыхательных путей вследствие зоба. Интенсивная терапия Анест. 1999;27:415–7. [PubMed] [Google Scholar]
Интенсивная терапия Анест. 1999;27:415–7. [PubMed] [Google Scholar]
82. Tan PC, Esa N. Анестезия при массивном загрудинном зобе с тяжелым внутригрудным сужением трахеи: поставленные задачи — Отчет о случае — Korean J Anesthesiol. 2012;62:474–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
83. Ворасубин Н., Вира Д., Джамал Н., Четри Д.К. Управление дыхательными путями и эндоскопическое лечение подсвязочного и трахеального стеноза: техника воздуховода с ларингеальной маской. Энн Отол Ринол Ларингол. 2014; 123:293–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
84. Cook TM, Asif M, Sim R, Waldron J. Использование ларингеальной маски ProSeal и иглы для крикотироидотомии Ravussin при лечении стеноза гортани и подсвязочного пространства, вызывающего обструкцию верхних дыхательных путей. Бр Джей Анаст. 2005; 95: 554–7. [PubMed] [Google Scholar]
85. Patel B, Frerk C. Устройства для крикотироидотомии большого диаметра. Contin Educ Anaesth Crit Care Pain. 2008; 8: 157–60. [Google Scholar]
2008; 8: 157–60. [Google Scholar]
86. Ross-Anderson DJ, Ferguson C, Patel A. Транстрахеальная струйная вентиляция у 50 пациентов с тяжелыми нарушениями дыхательных путей и стридором. Бр Джей Анаст. 2011;106:140–4. [PubMed] [Академия Google]
87. Ng A, Russell WC, Harvey N, Thompson JP. Сравнение методов проведения высокочастотной струйной вентиляции на модели ларинготрахеального стеноза. Анест Анальг. 2002; 95: 764–9. [PubMed] [Google Scholar]
88. Leiter R, Aliverti A, Priori R, et al. Сравнение наложенной высокочастотной струйной вентиляции с обычной струйной вентиляцией при хирургии гортани. Бр Джей Анаст. 2012;108:690–7. [PubMed] [Google Scholar]
89. Buczkowski PW, Fombon FN, Lin ES, Russell WC, Thompson JP. Воздухововлечение при высокочастотной струйной вентиляции в модели стеноза верхних отделов трахеи. Бр Джей Анаст. 2007;99: 891–7. [PubMed] [Google Scholar]
90. Yuen HW, Loy AH, Johari S. Срочная трахеотомия в сознании при надвигающейся обструкции дыхательных путей. Отоларингол Head Neck Surg. 2007; 136: 838–42. [PubMed] [Google Scholar]
Отоларингол Head Neck Surg. 2007; 136: 838–42. [PubMed] [Google Scholar]
91. Джефкотт А. Ларингоскоп Macintosh. Историческая справка о его клиническом и коммерческом развитии. Анестезия. 1984; 39: 474–9. [PubMed] [Google Scholar]
92. Эль-Орбани М., Вёлк Х., Салем М.Р. Положение головы и шеи при прямой ларингоскопии. Анест Анальг. 2011; 113:103–9. [PubMed] [Google Scholar]
93. Мерфи П. Волоконно-оптический эндоскоп для назальной интубации. Анестезия. 1967; 22: 489–91. [PubMed] [Google Scholar]
94. Целевая группа Американского общества анестезиологов по управлению трудными дыхательными путями. Практические рекомендации по лечению затрудненных дыхательных путей: обновленный отчет Целевой группы Американского общества анестезиологов по управлению трудными дыхательными путями. Анестезиология. 2003; 95: 1269–77. [PubMed] [Академия Google]
95. Макгуайр Б.Э., Младший Р.А. Жесткая непрямая ларингоскопия и оптические стилеты. Contin Educ Anaesth Crit Care Pain. 2010;10:148–51. [Google Scholar]
2010;10:148–51. [Google Scholar]
96. Mihai R, Blair E, Kay H, Cook TM. Количественный обзор и метаанализ эффективности нестандартных ларингоскопов и жестких волоконно-оптических средств для интубации. Анестезия. 2008; 63: 745–60. [PubMed] [Google Scholar]
97. Азиз М.Ф., Хили Д., Хетерпал С. и соавт. Эффективность Glidescope в повседневной клинической практике при сложном управлении дыхательными путями: анализ 2004 интубаций Glidescope, осложнений и неудач в двух учреждениях. Анестезиология. 2011; 114:34–41. [PubMed] [Академия Google]
98. Healy DW, Maties O, Hovord D, Kheterpal S. Систематический обзор роли видеоларингоскопии в успешной оротрахеальной интубации. БМС Анестезиол. 2012;12:32. [Бесплатная статья PMC] [PubMed] [Google Scholar]
99. Huitink JM, Buitelaar DR, Schutte PF. Фиберкапническая интубация в бодрствующем состоянии: новый метод интубации у пациентов с раком головы и шеи с затрудненными проходимостью дыхательных путей. Анестезия. 2006; 61: 449–52. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
100. Тантри Т.П., Хриши А.П., Котешвар Р., Шеной С.П., Адаппа К.К. Острый абсцесс надгортанника у взрослых: все еще проблема! J Anaesthesiol Clin Pharmacol. 2011;27:426–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
101. Rashid J, Warltier B. Фиброоптическая интубация в сознании при редкой причине обструкции верхних дыхательных путей — инфицированном ларингоцеле. Анестезия. 1989; 44: 834–6. [PubMed] [Google Scholar]
102. Фрова Г., Сорбелло М. Алгоритмы трудного управления дыхательными путями: обзор. Минерва Анестезиол. 2009;75:201–9. [PubMed] [Google Scholar]
103. Shekelle PG, Woolf SH, Eccles M, Grimshaw J. Клинические рекомендации: разработка рекомендаций. БМЖ. 1999; 318: 593–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
104. Borges BC, Boet S, Siu LW, et al. Неполное соблюдение алгоритма трудных дыхательных путей ASA остается неизменным после сеанса моделирования с высокой точностью. Джан Джей Анаст. 2010; 57: 644–9. [PubMed] [Google Scholar]
2010; 57: 644–9. [PubMed] [Google Scholar]
105. Chao YK, Liu YH, Hsieh MJ, et al. Контроль трудных дыхательных путей с помощью жесткого бронхоскопа — старый, но эффективный метод. Interact Cardiovasc Thorac Surg. 2005; 4: 175–9. [PubMed] [Google Scholar]
106. Radauceanu DS, Dunn JO, Lagattolla N, Farquhar-Thomson D. Временное экстракорпоральное яремно-сафеновое шунтирование для периоперационного ведения пациентов с обструкцией верхней полой вены: отчет о трех случаях. Анестезия. 2009 г.;64:1246–9. [PubMed] [Google Scholar]
107. Сендасгупта С., Сенгупта Г., Гош К., Мунши А., Госвами А. Бедренно-бедренный сердечно-легочный шунт для резекции образования переднего средостения. Индиан Джей Анаст. 2010; 54: 565–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
108. Wang G, Lin S, Yang L, Wang Z, Sun Z. Хирургическое лечение компрессии трахеи, вызванной медиастинальным зобом: требуется ли экстракорпоральное кровообращение? Дж. Торак Дис. 2009; 1:48–50. [Бесплатная статья PMC] [PubMed] [Google Scholar]
109. Берг Э.В., Гомес Х.Дж., Контури К.Л., Вейн Р.О. Описан клинический случай многоузлового зоба и сдавления дыхательных путей у пациентки с преэклампсией. J Anesthesiol Clin Sci. 2012; 1:1–10. [Google Scholar]
Берг Э.В., Гомес Х.Дж., Контури К.Л., Вейн Р.О. Описан клинический случай многоузлового зоба и сдавления дыхательных путей у пациентки с преэклампсией. J Anesthesiol Clin Sci. 2012; 1:1–10. [Google Scholar]
Восстановление подвижности после малоинвазивной хирургии позвоночника
Анджелия Креншоу и доктор Джеймс Мок
Анжела Креншоу любит путешествовать. У нее насыщенная социальная жизнь, она любит ходить в церковь, ходить по магазинам и навещать близких. Но три года назад, в возрасте 50 лет, жительница Морган Парк (Чикаго) почувствовала стреляющую боль в ногах. Ей прописали лекарства, которые помогли, но не сняли боль.
«Я мог ходить, но не много. Когда я делал покупки, я заходил в магазин, а затем искал место, где можно присесть», — сказал Креншоу. «Моя социальная жизнь действительно сократилась». УЗИ ног ничего не показало. Она попробовала инъекции в клинике боли, но облегчение длилось всего несколько недель. Физиотерапия помогла, но боли в ногах вернулись. Креншоу начал пользоваться тростью, но ходить стало труднее.
Креншоу начал пользоваться тростью, но ходить стало труднее.
«Единственное облегчение, которое я мог получить, было, когда я лежал плашмя», — сказал Креншоу. Она становилась все более подавленной из-за боли, которая оказывала такое огромное влияние на ее жизнь. «Я думал, что больше никогда не смогу ходить». Наконец, во время обеда с сыном в июне 2014 года боль стала невыносимой.
Семья Креншоу отвезла ее в отделение неотложной помощи Чикагского медицинского университета. Там она познакомилась с Джеймсом Моком, доктором медицины, сертифицированным хирургом-ортопедом с обширной подготовкой в области малоинвазивной хирургии.
«Минимально инвазивная линза»
У любого пациента с заболеванием поясничного отдела позвоночника Mok по возможности начинает с нехирургических вариантов лечения. «Сначала мы пытаемся контролировать боль с помощью инъекций, лекарств и физиотерапии, все из которых пробовала Анджелия. Когда они неэффективны, мы говорим об операции, чтобы освободить место для нервов и стабилизировать кости, которые двигаются ненормально», — объяснил Мок.
«Сейчас я делаю почти все, что хочу. У меня нет боли в ногах, и вы едва можете увидеть хирургические следы», — сказала она.
У Креншоу были другие проблемы со здоровьем, включая волчанку, ожирение, диабет и инсульт в анамнезе, из-за которых традиционная хирургия позвоночника была слишком высокой. -риск, чтобы безопасно рекомендовать. Тем не менее, как малоинвазивный хирург позвоночника, Мок смогла предложить Креншоу вариант с меньшим риском, который хорошо подходил ей.
Мок диагностировал у Креншоу два распространенных заболевания поясничного отдела позвоночника: позвоночник, где кости не двигаются нормально, и спинальный стеноз, сужение пространства в позвоночнике, что вызывает компрессию нерва.0003
«С помощью минимально инвазивной хирургии мы достигаем тех же целей, что и традиционная открытая хирургия, но без особых рисков, таких как потеря крови и повышенная вероятность заражения», — пояснил Мок. Время восстановления также быстрее по сравнению с традиционной операцией.
Несколько месяцев спустя Креншоу перенес трехчасовую операцию в медицинском центре UChicago. Используя небольшие инструменты, рентгеновский контроль и крошечные разрезы, Мок и его команда выполнили две минимально инвазивные процедуры: ламинэктомию, которая освободила место для сдавливаемых нервов; и спондилодез, который стабилизировал ее позвоночник.
«Когда я обсуждаю хирургические стратегии, я всегда смотрю на них через призму минимально инвазивной хирургии, когда это возможно», — сказал Мок. В большинстве случаев он считает, что минимально инвазивный подход обеспечивает наилучший результат для пациента, снижая риски, «Мы даже можем применять его в ревизионных ситуациях — когда пациенты обращаются к нам после неудачной предыдущей операции, и они исчерпали другие варианты», — сказал Мок.
В UChicago Medicine использование передовых технологий часто делает хирургию еще более эффективной. «Мы только что приобрели робота, который помогает в установке имплантатов, когда мы выполняем спондилодез», — объяснил Мок. «Это повышает безопасность и точность операции, сохраняя ее минимально инвазивной. Мы единственный центр в Чикаго, где это есть».
«Это повышает безопасность и точность операции, сохраняя ее минимально инвазивной. Мы единственный центр в Чикаго, где это есть».
«Самое важное»
Креншоу чувствует себя прекрасно после операции на позвоночнике
Для Креншоу операция изменила жизнь. После недели реабилитации она начала ходить с ходунками. Через две недели перешла на трость. Теперь она ходит без трости, а ее подвижность позволяет ей снова получать удовольствие от посещения друзей и семьи и самостоятельного вождения. В феврале 2016 года она побывала в Рино и на озере Тахо — это ее первый отпуск за три с половиной года.
«Сейчас я делаю почти все, что хочу. У меня нет боли в ногах, и вы едва можете увидеть следы хирургических вмешательств», — сказала она. «Два года назад я думала, что больше никогда не буду ходить. Я так благодарен доктору Моку и благодарю Бога за то, что я познакомился с ним и помог моей ситуации улучшиться».
Истории успеха, подобные истории Креншоу, радуют и Мок.
